- 済生会八幡総合病院 HOME
- > 診療体制
- > 診療科一覧
- > 専門医療体制
- > 整形外科の取り組み
整形外科の取り組み
整形外科の取り組みをご紹介いたします。
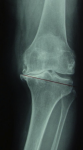
変形性膝関節症
毎日、体重を支えながら動いている膝関節は、中年を過ぎると徐々に軟骨が擦り減ってきます。進行すると軟骨の下の骨まで擦り減り、関節の表面が不整となり、動きが障害されたり、炎症を起こして痛みを生じたりします。以前膝関節のけがをした方、高度のO脚、体重の重い方などは早期に変形が進行してきます。
担当:兼川
保存的療法
変形の軽い患者さんでは減量や正坐を控えるなどの日常生活での注意とともに、痛み止めやヒアルロン酸の関節注射などの薬物療法、足底板やサポーターなどの装具療法、筋力トレーニングなどのリハビリで疼痛を軽減したり、進行を遅らせることができます。
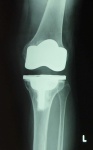
人工膝関節置換術(TKA)
変形性膝関節症が進行すると歩行が徐々に困難になってきます。昔であれば年だから仕方がないと済まされていましたが、今は変形した膝関節の表面を人工の部品に取り換える手術(人工膝関節置換術)で痛みから解放され、歩行能力を回復することができます。O脚などの変形も矯正することができます。
以前の人工膝関節では膝があまり曲がらないことが少なくありませんでしたが、最近は東洋人の生活に配慮したて深い屈曲が可能な人工膝関節も開発されています。また、当院では、小切開で行う最小侵襲人工膝関節置換術(MIS-TKA)を行っています。この方法では、手術瘢痕も10cm程度で目立ちませんし、筋肉などの切開も少なく、術後の回復も早くなります。術後のリハビリテーションは2日目より膝の屈伸運動を開始、3~4日目より歩行訓練を開始、2週で一本杖歩行、3週で階段歩行訓練を行い退院となります。入院期間は3~4週です。
人工膝関節置換術では1,000cc程度の出血があり、普通は輸血が必要です。当科では希望される患者さんには、術前に自己血貯血を行っています。
変形が軽く、内側や外側だけの患者さんには片側顆人工膝関節置換術(UKA)も行っています。この手術では骨切り量が少なく、輸血はほとんど必要ありません。
高位脛骨骨切り術
O脚を矯正して、膝関節にかかる荷重のバランスを変えることで症状を改善する手術です。変形が比較的軽く、若くて活動的な患者さんが対象となります。
鏡視下デブリドマン
変性断裂した半月板や剥げた関節軟骨などを取り出して関節内を掃除する手術です。
関節リウマチ
関節リウマチは、細菌などの外敵から体を守る免疫機能が、何らかの原因で異常となり、自分自身を攻撃する膠原病の一種で、主に関節が障害されます。日本人の患者数は約60万人(200人に1人程度)とされています。
関節リウマチの初期は手足などに関節炎を起こし、痛みや腫れを生じてきます。関節炎は徐々に全身の関節に広がっていきます。また、発熱や全身のだるさなど関節外の症状も生じることがあります。関節炎が長期間続くと、関節が徐々に破壊され変形や機能障害を生じてきます。股関節や膝関節など下肢の大関節が破壊ざれると歩行が困難となります。手指や肘など上肢の関節が破壊されると仕事や家事に大きな支障となります。一度関節が破壊されると元には戻せません。当院は日本リウマチ学会教育研修施設として関節リウマチの治療に取り組んでいます。
;
薬物療法
近年、免疫調整剤やメソトレキセートなどの免疫抑制剤の使用により関節炎を抑え込むことが可能となってきました。また、タクロリムスなど新しい薬も開発されて来ています。ただ、飲み薬だけでは症状の改善が不十分な症例もありますし、関節の破壊を完全に止めることは困難とされています。そこで、最近では生物学的製剤が開発され使用可能となりました。これらは、関節炎や関節の破壊に関係するサイトカイン(細胞間の情報伝達を行うタンパク質)の働きを抑える注射薬で、現在、インフリキシマブ(レミケード)、エタネルセプト(エンブレム)、アダリムマブ(ヒュミラ)、トシリズマブ(アクテムラ)の4剤が認可されています。当科ではメソトレキセートを中心とした飲み薬の治療にレミケードなどの生物学的製剤を組み合わせ、関節炎が治まり、関節破壊の進行がない状態(寛解)をめざした薬物療法を行っています。
生物学的製剤の初回投与時は入院が必要です。
生物学的製剤では医療費が高額となります。医療費負担軽減のいろいろな制度がありますので、ご相談ください。
手術療法
関節が破壊され歩行障害など日常生活に支障を生じた場合には、人工関節置換術(肘、股、膝など)、変形矯正手術(足など)、腱再建術(手指など)などの機能再建手術を行っています。
スポーツ整形外科
走ったり、跳んだり、投げたり、スポーツ活動では日常生活で受けることのない強い負荷が体に加わります。このような負荷が繰り返され、限界を超えると関節や筋肉などにスポーツ障害が起こってきます。また、一度に限界を超える力が加われば、スポーツによるケガ(スポーツ外傷)を生じます。日常生活ではあまり困らないなら外傷もスポーツ活動には大きな支障となることも少なくありません。
膝前十字靱帯損傷
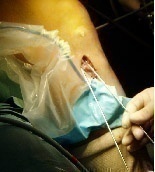
解剖学的前十字靱帯再建術術中
膝の捻じれを制御する前十字靱帯は切れても歩行などの日常生活には支障なく、軽いスポーツも出来ますが、ジャンプの着地や急な方向転換なで踏ん張ったときに膝折れを生じ、スポーツ活動ではたいへんな支障となります。また、これを繰り返していると半月板や関節軟骨を傷めてしまいます。
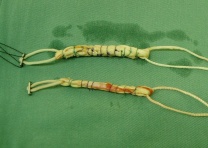
前十字靱帯はロープを引きちぎったように断端がバラバラに切れます(モップ状断裂)。縫合してもうまくつながりせんので、普通は代わりの靭帯を作る手術をします(前十字靭帯再建術)。再建材料としては自分の膝の伸筋腱や屈筋腱を使う方法が一般的です。当科では原則として屈筋腱を使用し、2本の移植腱を組み合わせて、できるだけ元の靱帯に近い靱帯を作る解剖学的前十字靱帯再建術を行っております。
半月板損傷や軟骨損傷などの合併損傷に対しては、半月板縫合術や骨軟骨柱移植(モザイクプラスティ)なども行っています。
スポーツリハビリテーション
スポーツ選手といっても初心者からプロ選手までさまざまです。まだ、体の出来ていない少年に一流選手と同じ治療をすれば、かえって体を壊してしまうことにもなりかねません。年齢、身体能力、レベル、将来の目標、復帰時期などを考慮し、個々の選手に適切な治療法を選択することが必要です。当院では専門の理学療法士が、近隣の医療施設のスタッフと連携してスポーツ復帰までサポートを行います。北九州スポーツリハビリテーション研究会世話人、八幡運動器リハビリテーション懇話会代表世話人、八幡リハビリテーションセミナー代表世話人として、スポーツ、リハビリに対する様々な活動を行っております。
腱板断裂

肩関節鏡システム
肩関節は、痛くても我慢すればそのうち治る、特別な治療はない、痛けりゃ五十肩だろう、などと思っていませんか?
確かに、20-30年前までは、肩は十分に解明されていない関節でした。しかし今では、肩関節鏡手術手技の目覚しい進歩にて、様々な病態が解明されています。
いわゆる五十肩、腱板断裂、石灰性腱板炎、上腕二頭筋長頭腱炎、肩峰下インピンジメント症候群、肩関節唇損傷、腱板疎部損傷。投球障害肩としての、スラップ病変、インターナルインピンジメント、腱板関節包面不全断裂、ベネット病変。反復性肩関節脱臼、動揺肩関節など多彩です。
特に中高年では、五十肩との鑑別診断が難しい腱板断裂が高頻度に発症します。ゆっくり動かせば肩はよく動くのに、急な動きや、物を取ろうとしてぐきっと急に痛くなることはありませんか?肩のインナーマッスルと呼ばれる人体最大の腱である腱板が悲鳴をあげている場合が多いのです。軽い腱板炎から腱板不全断裂、腱板完全断裂。さらにその大きさにより、小断裂、中断裂、大断裂、広範囲断裂と分類されます。症状は痛みと、筋力低下です。断裂しても症状を出さない人もいます。肩は消耗品です。加齢とともに、弱くなります。症状があれば、早めに受診し、診断を確定し、今後の治療方針を決めることが大切です。手術が全てではありません。損傷したら即手術などと言う考えは極めて乱暴で短絡的です。肩は多数の筋肉で制御されているため、自宅でも行えるホームリハビリの指導を受けて、これを実践することが肩の衰えを防ぐのにきわめて重要です。もちろん必要なら関節鏡手術をします。

吸収性アンカー
関節鏡は診断や治療の目的で使われます。約20cmの長さで直径5mm程の細い筒状の内視鏡なのです。関節内に水を注入して、肩周囲に1cmの切開を数箇所あけて、関節鏡を関節内に挿入します。関節内の様子はテレビモニターに映し出され、これを見ながら細い専用機械を使って関節内の処置を行います。
特に疾患として多い腱板断裂に対しては、関節鏡を用いて断裂した腱板を元の付着部に糸付きの吸収性アンカーを上腕骨に打ち込んで、この糸で腱板を縫合します。これを鏡視下腱板修復術と呼びます。
関節を大きく切開する従来の手術に比べて術後疼痛が少なく、周囲の筋肉もほとんど傷めませんからリハビリもスムースにすすめることができます。当院では骨折や人工関節手術以外の肩の手術をこの関節鏡を使って行っているのです。
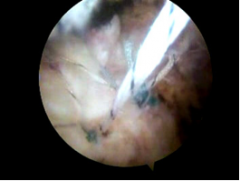
腱板縫合中のアンカーから出た糸
的確な診断、治療方針の決定、ホームリハビリを中心とした保存療法と経過観察、症状に応じて、最小侵襲手術である、肩関節鏡手術の施行。これらの流れが重要なのです。
手術は、本人の症状、年齢、社会的立場、今後の要求度(一流プレーヤーとしてあるいは学生としてあるいは趣味として野球、バレーなどのスポーツをしたい、趣味のつりを続けたい、盆栽を扱いたい等)に、現在までの治療経過、MRIや超音波エコーによる損傷組織の状況など多くの要素を加味して、患者様との相談の上決定します。当院では、他の病院に先駆けて1990年代より、肩関節鏡手術を始め、肩関節の多彩な疾患に対する豊富な治療経験を持ちます。蓄積された診断と治療のデータは、常に解析され、年間10回に及ぶ学会報告を行い、日々の診療に生かされています。また傷も筋肉へのダメージも少ない関節鏡手術は技術的熟練を要する分野であり、良好な治療成績をあげるべく日々研鑽し続けています。
担当:兼川
腰椎椎間板ヘルニア、腰部脊柱管狭窄症
腰椎椎間板ヘルニアは、腰骨と腰骨の間の椎間板内の髄核という軟骨が脊柱管という神経の通り道に飛び出して神経を圧迫して強い下肢の痛みを起こす病気です。ヘルニアと聞くと、半身不随や手術をしないと治らない病気と思われがちですが、通常9割程度の方が手術以外の方法(投薬、ブロック等)により軽快してくると言われています。所謂、坐骨神経痛と言われる原因の中に、このヘルニアによるものもあります。手術となる方は、上記のような色々な治療をしても良くならない方、下肢の筋力が落ちてきた方(足関節や拇趾 を踏んだり、反らしたりする力等の低下)、排尿排便に異常を来たした方等は手術の適応となります。手術は、当科では内視鏡ではなく、顕微鏡を使用してのヘルニア摘出を行っております。内視鏡よりはやや傷が大きく、4cm程度の傷となりますが、従来の方法よりも術後の痛みが少なく、明るく拡大した術野が得られるため、従来よりも安全性が高くなっております。
また、腰部脊柱管狭窄症は、腰椎の骨棘や脊柱管周囲の黄色靭帯の肥厚、腰椎のずれ等により、脊柱管が狭くなった状態です。特徴的な症状として、じっとしていれば症状はあまり無いことも多く、歩くと下肢が痺れたり、痛くなったりして歩けなくなり、座って一休みするとまた歩けるようになるのが、典型的な症状です。動脈硬化による症状も似ているため鑑別を要しますが、脊柱管の血流の改善薬の内服、点滴、ブロック等による加療をまずは行います。しかし、腰椎が原因の場合、50mも歩けなくなるようであれば手術の適応と言われています。当科では、棘突起縦割式椎弓切除術を行っており、従来の方法よりも背筋へのダメージがやや軽減した方法で、脊柱管を広げる手術を行っております。
骨粗鬆症(こつそしょうしょう)
当院は「骨粗しょう症検診精密検査実施登録医療機関」に指定されており、平成19年4月より骨粗鬆症外来も行っています。
日本では急速な高齢化に伴い、現在骨粗鬆症の方は約1200万人と推定され、そのうち治療を受けているのは20%程度と言われています。
骨粗鬆症は女性ホルモンの影響が大きいため女性に多く、女性では60歳20%,70歳で30%,80歳では50%が骨粗鬆症と推定されています。
骨粗鬆症は進行すると身長が縮む、背中が丸くなる、背中や腰が痛くなるなどの症状が出ますが、初期は自覚症状に乏しく(silent disease)、閉経を迎えた方(あるいは近い方)は骨密度検査を受けておくことをお勧めします。また一度目の骨密度が正常でも、しばらくして2度目の検査を行うと骨密度が大きく減少していることがあり、定期的に検査をする必要があります。
骨粗鬆症は骨強度の低下に伴い、骨折が起こりやすくなる疾患です。骨における新陳代謝では、古い骨は特殊な細胞により除去(骨吸収)され、そののちに骨をつくる細胞により新しい骨が形成(骨形成)されます。これを繰り返すこと(骨代謝)により、しっかりした骨が維持されています。
正常な骨では骨吸収と骨形成のバランスが取れていますが、骨吸収が速くなり骨形成とのバランスが崩れると骨粗鬆症が進行しやすくなります。
骨粗鬆症の要因のひとつは骨密度の減少ですが、その他のいくつかの要因(骨質)が骨の強さ(骨強度)を左右します。骨が減る速さ(骨吸収マーカー)は尿検査で、また骨の中のコラーゲンに必要なビタミンKの充足度は血液検査(血清ucOC)で調べることができます。 骨吸収マーカーの値が高い方は骨粗鬆症が進行しやすく、血清ucOCが高い方はビタミンK不足に伴う骨質の低下が進みやすいということが判断できます。
骨粗鬆症の治療の目的は骨折及びそれに伴う寝たきりや日常生活動作(ADL)の低下の予防ですので、総合的に評価して2006年に策定された骨粗鬆症の予防と治療ガイドラインに基づいて、治療の必要性を判断し治療法を決定しています。
別の病気に伴う骨粗鬆症(続発性骨粗鬆症)
骨粗鬆症の治療をしても効果があがらない方、年齢不相応な強い骨粗鬆症を指摘された方、血液・尿検査で異常を伴う方などの一部には、別の病気が原因で骨粗鬆症になっていることがあります。その場合には元になる病気を見つけて治療しなければ骨粗鬆症も改善しません。当科ではそのような方には詳しい検査を行い背景に隠れている病気を見つけるよう努めています。
社会福祉法人  済生会支部
済生会支部
福岡県済生会八幡総合病院
- TEL093-662-5211
- FAX093-671-3823
- 〒805-0050 福岡県北九州市
八幡東区春の町五丁目9番27号 - 交通アクセス